
Dans le cadre du débat sur les systèmes de santé en Afrique de l’Ouest, WATHI a rencontré le professeur Serigne Magueye Gueye, président du Collège ouest-africain des chirurgiens (COAC), pour discuter des défis des systèmes de santé en Afrique. Il répond à nos questions dans cet entretien :
- Comment assurer un accès élargi et moins couteux aux services chirurgicaux ?
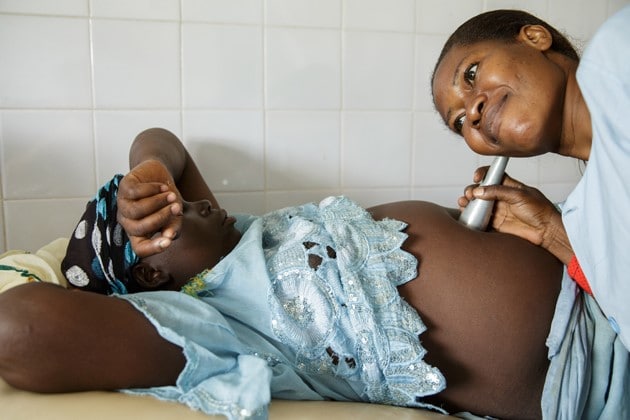
L’accès aux soins chirurgicaux est une composante essentielle de la Couverture maladie universelle (CMU). Je parle bien entendu de l’accessibilité financière et géographique aux soins chirurgicaux sans laquelle on ne peut pas parler de CMU ou de Couverture sanitaire universelle (CSU). Il faudrait porter ces soins au maximum en direction de la communauté en allant le plus bas possible.
Au niveau des soins de santé primaire, il faut offrir des paquets de soins de chirurgie qui peuvent contribuer à réduire certains cas de morbidité au premier rang desquels la mortalité maternelle et infantile. Aujourd’hui, on sait que si les soins obstétricaux et néonataux d’urgence sont disponibles au niveau de la communauté, on a des chances de réduire toutes les complications liées à la grossesse et à l’accouchement mais aussi des complications assez spectaculaires telles que les fistules obstétricales dont on parle souvent.
Assurer l’accès universel aux services de chirurgie, ce n’est pas seulement construire des hôpitaux, ou y mettre de l’équipement et des ressources humaines. Tout cela est important mais il faut aussi tous les services qui tournent autour. Cela peut se résumer à la prise en compte des déterminants sociaux de la santé. On peut construire un hôpital, y mettre tout ce qu’il faut mais personne n’y va parce que les gens n’ont pas la culture d’aller à l’hôpital. On a beaucoup de maternités qui fonctionnent à vide parce que les populations qui sont aux alentours ne les fréquentent pas. Elles ont gardé la tradition d’accoucher dans une case alors qu’il faut cesser cette pratique souvent effectuée par une matrone.
Assurer l’accès universel aux services de chirurgie, ce n‘est pas seulement construire des hôpitaux, ou y mettre de l’équipement et des ressources humaines (…), il faut aussi la prise en compte des déterminants sociaux de la santé
Parmi les déterminants sociaux qu’il faut considérer, premièrement, il y a celui de l’éducation. C’est ainsi que les gens sauront que dans certaines situations, il est nécessaire qu’ils aillent à l’hôpital. Deuxièmement, il faut inculquer des notions d’hygiène. Ainsi, on évite que les gens tombent malades et on réduit le nombre de cas de bénéficiaires de soins. Il faut davantage investir dans la prévention pour éliminer le nombre de cas de maladie. Troisièmement, il faut bannir tous les facteurs nocifs qui peuvent entrainer des maladies au premier rang desquels le tabac. Il constitue un désastre qui entraîne des problèmes pas seulement médicaux mais aussi chirurgicaux.
Enfin, il faut que l’on parle de l’alimentation des populations. Est-ce qu’un pays peut couvrir les frais d’éducation et de santé si on court derrière l’autosuffisance alimentaire? Et même au niveau individuel, si les gens consacrent l’essentiel de leurs gains à assurer des dépenses de nourriture, il peut ne pas leur rester de l’argent pour ne serait-ce que vacciner leurs enfants.
C’est là où le financement de la santé est aussi une dimension importante. Toujours dans la même perspective, il est important que les populations aient une alimentation équilibrée. Au Sénégal, nous consommons énormément de riz. Nous pouvons réduire les 2/3 de cette consommation en amenant les gens à associer à ce riz plus de légumes et de protéines, lesquels sont essentiels pour la santé.
- Comment parvenir à changer les habitudes alimentaires de tout un pays ?
Pour le faire, c’est toute une politique de communication et de sensibilisation à mettre en place. Il faut donner l’exemple et être pédagogique dans la manière d’expliquer la nécessité de changer les habitudes alimentaires. On peut le faire à la télévision, à la radio, etc. On peut aussi apprendre aux populations les différentes manières de consommer les légumes pour varier leur alimentation. En réduisant notre consommation de riz par exemple, nous pouvons faire des économies d’échelle que nous pouvons réinvestir dans l’éducation et la santé qui sont les principaux besoins fondamentaux de nos pays.
- Quels financements innovants pour soutenir les systèmes de santé dans la région ?
La question du financement est un élément très important pour la gestion des dépenses qui sont liées à la santé. Les sources traditionnelles de financement des systèmes de santé dans la région sont fragiles. Il faut donc réfléchir à des sources alternatives de financement. La Zakat me paraît être une solution intéressante dans les pays musulmans. C’est une aumône légale obligatoire pour les musulmans. Si on pouvait organiser la collecte de la Zakat, nous pourrions mettre en place une structure de confiance qui permettrait aux nationaux de donner de l’argent pour qu’on puisse soigner les indigents.
Cette structure ne devrait pas forcément être publique. Il faudrait plutôt qu’elle soit une fondation privée à but non lucratif mise sous l’autorité du ministère de l’Intérieur. Elle pourrait s’appeler la “Zakat Fund for Health and Education”. Cette fondation pourrait être liée à d’autres fonds de Zakat d’ailleurs qui peuvent l’alimenter : en Arabie saoudite, au Koweit, aux Émirats arabes unis etc. Chaque année, l’argent collecté par cette fondation pourrait permettre de mettre fin à un problème de santé publique en particulier : santé des femmes, chirurgie des maladies tropicales négligées, maladies non transmissibles.
Le tabac est un désastre qui entraine des problèmes pas seulement médicaux mais aussi chirurgicaux
- Le manque de ressources humaines dans le domaine de la santé, lié entre autres facteurs à la fuite de cerveaux, est un des grands obstacles pour l’efficacité des systèmes de santé en Afrique de l’Ouest. Comment faire face à ce défi ?
La fuite des cerveaux est énorme en Afrique et elle est souvent liée à l’environnement de travail dans les pays africains. Aujourd’hui, il est dit que 9 médecins nigérians sur 10 veulent quitter leur pays. Les médecins sénégalais sont ceux qui migrent le moins. Ceux qui partent reviennent parce qu’il y a un environnement qui nous permet de travailler.
Je suis revenu au Sénégal parce que je savais que dans mon pays, on ne va pas prendre en considération mon ethnie ou ma religion avant de me donner un travail. La diversité ethnique est normalisée et vue comme une richesse. Ce n’est pas le cas dans tous les pays.
Le problème dans plusieurs pays ce sont toutes ces choses qui tournent autour de la vie de tous les jours des personnes et qui font qu’elles ne peuvent pas s’épanouir. J’ai voyagé dans certains pays où toutes les personnes de ma spécialité étaient du même clan ou de la même ethnie. Il y a des pays où cela se pose en termes d’appartenance à des clubs ou à des sectes. Le Sénégal n’est pas arrivé à ce niveau-là et il ne faudrait pas que cela arrive. Tant qu’on maintient cet environnement, les ressources humaines resteront dans ce pays car la qualité de vie peut être meilleure qu’en Occident.
- Que faire pour que toutes les zones géographiques de nos pays aient accès à un personnel de santé de qualité ?
Au Sénégal, il y a du personnel sanitaire de qualité à tous les niveaux ; le problème c’est sa répartition et son maintien dans l’ensemble du territoire. Cela s’explique notamment par le manque de solides mécanismes d’incitation qui leur soient dédiés. On ne peut pas payer une sage-femme qui est dans une zone rurale éloignée le même salaire que celle qui est à Dakar alors que la première n’est pas dans un environnement aussi confortable que la seconde.
Si on pouvait organiser la collecte de la Zakat, nous pourrions mettre en place une structure de confiance qui permettrait aux nationaux qui veulent contribuer par leur Zakat de donner de l’argent pour qu’on puisse soigner les plus indigents
Il y a eu des projets au ministère de la Santé qui ont essayé de le faire mais il faudrait que cela soit plus structuré. Le Sénégal peut faire un classement de ses régions en deux ou trois catégories et offrir des indemnités d’éloignement aux professionnels de santé selon la catégorie à laquelle ils appartiennent. Il faut penser à des incitations pour que les personnes que l’on affecte dans les régions les plus reculées se sentent bien là où elles sont en service. Le manque de services basiques dans certaines zones rurales comme l’électricité, l’eau ou une banque à proximité constitue également un facteur de découragement pour y travailler.
- En plus des mesures incitatives, devrait-on imposer un service rural obligatoire à une certaine catégorie de médecins afin de décentraliser l’accès aux professionnels de santé de qualité dans tout le pays ?
On ne peut pas exiger un service chirurgical obligatoire aux médecins comme on le faisait dans l’armée. On ne travaille mieux que là où on s’épanouit le mieux. La plupart des enseignants dans les facultés de médecine de Thiès ou de Saint-Louis n’habitent pas ces régions. Comment allez-vous développer la médecine dans ces zones-là ? Il ne s’agit pas seulement de créer des facultés et d’y affecter des ressources humaines qui ne veulent pas rester dans ces régions. Il faudrait en les y affectant leur permettre de revenir là d’où elles sont. Il ne faut pas les déplacer loin de chez elles et les oublier mais plutôt créer un cadre de mobilité rassurant basé sur des critères justes.
La carrière ne peut pas être une contrainte du début à la fin. Permettons aux gens d’avoir la capacité, dans le cadre de leur boulot, d’avoir une mobilité qui peut leur assurer le retour là où ils le veulent au fil de leur carrière. Cela dit, je pense qu’il va falloir revisiter la formation des médecins. C’est un aspect fondamental. Le Sénégal est le deuxième pays africain francophone à avoir commencé l’enseignement des services de la santé après Madagascar. Les médecins que l’on formait avant ne sortaient pas de l’école sans être capables d’offrir des services de chirurgie aux populations. Puis, on a modernisé l’enseignement de la médecine, mais y-a-t-on vraiment ajouté de la qualité ?
Je suis revenu au Sénégal parce que je savais que dans mon pays on ne va pas prendre en considération mon ethnie ou ma religion avant de me donner un travail
A mon époque, les médecins étaient formés sur sept ans, maintenant ils le sont sur huit ans. Mais, je me demande vraiment si les médecins formés sur une durée de huit ans sont meilleurs que ceux formés en sept ans. En fait, non. Pourquoi a-t-on gardé cette huitième année alors si ce n’est pas pour former de meilleurs médecins ?
Peut-être que l’on devrait utiliser cette huitième année pour une formation complémentaire en chirurgie pour que le médecin qui sorte de la faculté de médecine ait un minimum de compétences médicales lui permettant, quel que soit l’endroit du pays où il est affecté, de servir les populations. Que les médecins de toutes les spécialités puissent effectuer des pratiques chirurgicales de base où qu’ils se trouvent. La grande question doit être : quel type de médecin devons-nous avoir pour quel type de population ?
- Comment appuyer les pays les plus faibles en ressources humaines de qualité dans la région ?
La Guinée-Bissau, la Gambie, le Liberia, le Cap-Vert et la Sierra Leone sont les pays de la région qui ont le plus besoin de soutien en termes de ressources humaines de santé. Justement, pallier le manque de personnel de santé dans ces pays constitue un des objectifs du Collège ouest-africain des chirurgiens.
Il faut des programmes de formation locale mis en place en deux étapes. En premier lieu, il est nécessaire de mettre en place des programmes de formation pour transférer aux médecins existants des compétences de niveau intermédiaire dans tous les domaines de la médecine. Dans l’urgence, on peut former, dans une courte durée, les médecins en exercice à faire des chirurgies essentielles en attendant de former des chirurgiens sur cinq ans. Ainsi, le médecin que l’on affecte à Fongolimbi pourra effectuer une intervention comme l’extraction d’une dent. Il faut mixer la formation à long terme à la formation à court terme.
On peut former, dans une courte durée, les médecins en exercice à faire des chirurgies essentielles en attendant de former des chirurgiens sur cinq ans
Il faut aussi déléguer certaines compétences. Des actes ou des gestes que ne faisaient que des chirurgiens peuvent être enseignés à des personnes qui ne sont pas chirurgiens mais qui peuvent faire quelque chose pour la population. Si, par exemple, des infirmières pouvaient effectuer des soins obstétricaux et néonataux d’urgence tels que la césarienne, la mortalité maternelle serait réduite. Je suis convaincu qu’elles peuvent le faire.
- Au-delà des initiatives déjà existantes, comment accélérer l’intégration régionale en matière de santé ? Qu’est-ce que l’Organisation ouest-africaine de la santé (OOAS) peut faire dans ce sens ?
L’OOAS est un instrument d’intégration extraordinaire et exclusif de notre région. Elle fait pour notre région ce que l’Organisation mondiale pour la santé (OMS) fait au niveau mondial. Elle a contribué à harmoniser toutes les filières de formation spécialisée dans l’ensemble des pays francophones. Le programme de formation d’un cardiologue au Sénégal est le même que celui au Bénin, au Niger, etc. Maintenant, on est dans la dernière phase de la procédure d’harmonisation qui inclut aussi les pays anglophones de l’Afrique de l’Ouest.
L’OOAS a contribué à harmoniser toutes les filières de formation spécialisée dans l’ensemble des pays francophones. Le programme de formation d’un cardiologue au Sénégal est le même que celui au Bénin, au Niger, etc.
Sous l’égide de l’OOAS, des collèges sont en train de s’organiser dans le cadre d’un forum des Collèges ouest-africains de formations spécialisées. Ce sont : le Collège ouest-africain des médecins, le Collège ouest-africain des infirmiers, le Collège ouest-africain des pharmaciens et le Collège ouest-africain des chirurgiens. Ces collèges effectuent un travail remarquable pour améliorer les aspects des systèmes de santé ouest-africains.
Il faut donner à l’OOAS des moyens pour qu’elle puisse appliquer ses programmes. Il faudrait aussi que les États accompagnent davantage son action au niveau national. J’ai l’impression que c’est là où se situe le problème. On ne sent pas trop le lien entre les politiques nationales et les politiques définies par l’OOAS.
Crédit photo : Organisation mondiale pour la santé (OMS)
Chercheur tant en science clinique que fondamentale, le professeur Serigne Magueye Gueye a une expertise dans le domaine de la pédagogie des sciences de la santé, de l’évaluation et la mise en œuvre de programmes de formation. Il est le chef du département d’urologie à l’hôpital général de Grand Yoff (ex-CTO). Professeur d’urologie à l’Université Cheikh Anta Diop de Dakar, il est le président du Collège ouest-africain des chirurgiens.

301 Commentaires. En écrire un nouveau
https://vitaledgepharma.com/# VitalEdgePharma
Ever Trust Meds Ever Trust Meds Ever Trust Meds
ohne rezept apotheke wirkung und dauer von tadalafil PotenzApotheke
http://mannerkraft.com/# medikamente rezeptfrei
http://intimgesund.com/# preisvergleich kamagra tabletten
online apotheke rezept: günstige medikamente direkt bestellen – eu apotheke ohne rezept
п»їshop apotheke gutschein tadalafil erfahrungen deutschland tadalafil 20mg preisvergleich
https://gesunddirekt24.com/# internet apotheke
beste online-apotheke ohne rezept: potenzmittel ohne rezept deutschland – online apotheke versandkostenfrei
online apotheke deutschland tadalafil erfahrungen deutschland tadalafil 20mg preisvergleich
http://blaukraftde.com/# europa apotheke
Sildenafil kaufen online Intim Gesund kamagra kaufen ohne rezept online
https://mannerkraft.shop/# online apotheke versandkostenfrei
PotenzApotheke: schnelle lieferung tadalafil tabletten – online apotheke günstig
beste online-apotheke ohne rezept Gesund Direkt 24 online apotheke gГјnstig
https://potenzapothekede.com/# PotenzApotheke
Intim Gesund: IntimGesund – Viagra kaufen Apotheke Preis
medikamente rezeptfrei rezeptfreie arzneimittel online kaufen gГјnstigste online apotheke
https://intimgesund.com/# potenzmittel diskret bestellen
günstigste online apotheke: diskrete lieferung von potenzmitteln – medikamente rezeptfrei
online apotheke rezept sildenafil tabletten online bestellen online apotheke preisvergleich
http://blaukraftde.com/# medikamente rezeptfrei
https://mannerkraft.shop/# medikamente rezeptfrei
kamagra kaufen ohne rezept online: preisvergleich kamagra tabletten – Viagra kaufen günstig Deutschland
TrueNorth Pharm TrueNorth Pharm canadian pharmacy no rx needed
https://curabharatusa.com/# percocet in india
CuraBharat USA: CuraBharat USA – CuraBharat USA
india pharmacy online CuraBharat USA CuraBharat USA
https://truenorthpharm.com/# TrueNorth Pharm
TrueNorth Pharm: TrueNorth Pharm – my canadian pharmacy
medicine online delivery: pharmacy sites – best site for medicine
safe online pharmacies in canada TrueNorth Pharm TrueNorth Pharm
canadian pharmacy price checker: online pharmacy canada – TrueNorth Pharm
order from mexico: mexico meds – order meds from mexico
https://truenorthpharm.shop/# TrueNorth Pharm
https://saludfrontera.shop/# SaludFrontera
best online medicine store: CuraBharat USA – medicine online india
TrueNorth Pharm canada drugs reviews canadian pharmacy phone number
CuraBharat USA: medicine purchase online – buy medicines online
SaludFrontera mexican pharmacies that ship pharmacy in mexico city
TrueNorth Pharm: canadian pharmacy phone number – TrueNorth Pharm
https://saludfrontera.com/# mexico pharmacy
indian online pharmacy: tablets delivery – CuraBharat USA
top online pharmacy in india online drug store drug store online
http://curabharatusa.com/# how to get indian medicine in usa
SaludFrontera: SaludFrontera – mexican online pharmacy wegovy
https://truenorthpharm.com/# TrueNorth Pharm
CuraBharat USA: CuraBharat USA – CuraBharat USA
order viagra online safely UK generic sildenafil UK pharmacy sildenafil tablets online order UK
discreet ivermectin shipping UK: discreet ivermectin shipping UK – MediTrustUK
http://mediquickuk.com/# MediQuick
MediQuick generic and branded medications UK online pharmacy UK no prescription
buy ED pills online discreetly UK: IntimaCare – cialis online UK no prescription
weekend pill UK online pharmacy IntimaCareUK confidential delivery cialis UK
BluePill UK: fast delivery viagra UK online – BluePill UK
https://intimacareuk.com/# buy ED pills online discreetly UK
BluePillUK fast delivery viagra UK online sildenafil tablets online order UK
BluePill UK https://mediquickuk.com/# UK pharmacy home delivery
cialis online UK no prescription: tadalafil generic alternative UK – IntimaCare UK
https://bluepilluk.shop/# viagra discreet delivery UK
fast delivery viagra UK online https://meditrustuk.shop/# ivermectin without prescription UK
IntimaCare branded and generic tadalafil UK pharmacy cialis cheap price UK delivery
pharmacy online fast delivery UK: cheap UK online pharmacy – generic and branded medications UK
fast delivery viagra UK online https://mediquickuk.shop/# online pharmacy UK no prescription
https://bluepilluk.shop/# viagra online UK no prescription
cialis online UK no prescription IntimaCare cialis online UK no prescription
weekend pill UK online pharmacy: cialis cheap price UK delivery – IntimaCare UK
viagra discreet delivery UK https://bluepilluk.com/# viagra online UK no prescription
https://mediquickuk.com/# MediQuick UK
stromectol pills home delivery UK safe ivermectin pharmacy UK generic stromectol UK delivery
http://intimacareuk.com/# IntimaCare
sildenafil tablets online order UK: order viagra online safely UK – fast delivery viagra UK online
fast delivery viagra UK online https://bluepilluk.shop/# order viagra online safely UK
generic sildenafil UK pharmacy BluePill UK sildenafil tablets online order UK
viagra online UK no prescription: viagra online UK no prescription – sildenafil tablets online order UK
https://mediquickuk.com/# UK pharmacy home delivery
http://meditrustuk.com/# MediTrust
order viagra online safely UK https://intimacareuk.com/# IntimaCare UK
branded and generic tadalafil UK pharmacy IntimaCareUK confidential delivery cialis UK
fast delivery viagra UK online: BluePill UK – sildenafil tablets online order UK
https://bluepilluk.shop/# viagra discreet delivery UK
cialis reviews photos dapoxetine and tadalafil EverGreenRx USA
EverGreenRx USA: EverGreenRx USA – EverGreenRx USA
http://evergreenrxusas.com/# EverGreenRx USA
cialis daily: EverGreenRx USA – EverGreenRx USA
https://evergreenrxusas.com/# cheaper alternative to cialis
EverGreenRx USA cialis after prostate surgery can you drink wine or liquor if you took in tadalafil
EverGreenRx USA tadalafil review forum EverGreenRx USA
cheapest cialis: brand cialis australia – EverGreenRx USA
Official Link Situs Toto Togel inatogel 4D Login Alternatif Togel
betawi 77 slot: betawi77 net – betawi 77
mawartoto link mawartoto mawartoto alternatif
kratonbet kratonbet alternatif kratonbet alternatif
betawi77 login: betawi77 link alternatif – betawi77 net
batara88 batarabet login bataraslot
https://linktr.ee/bataraslot777# batara88
hargatoto alternatif hargatoto login hargatoto slot
bataraslot: batara88 – batarabet
kratonbet kratonbet link kratonbet
bataraslot login: bataraslot login – bataraslot alternatif
mawartoto login: mawartoto link – mawartoto slot
https://linktr.ee/bataraslot777# bataraslot
https://linktr.ee/bataraslot777# bataraslot
mawartoto link mawartoto alternatif mawartoto
batara88: batarabet login – batarabet alternatif
https://linktr.ee/bataraslot777# bataraslot login
mawartoto slot: mawartoto login – mawartoto
situs slot batara88: bataraslot 88 – bataraslot 88
Official Link Situs Toto Togel: Daftar InaTogel Login Link Alternatif Terbaru – inatogel 4D
hargatoto alternatif hargatoto login hargatoto alternatif
https://intimapharmafrance.shop/# tadalafil prix
cialis generique pas cher: medicament contre la dysfonction erectile – commander cialis discretement
pharmacie digitale francaise fiable medicaments generiques et originaux France pharmacies en ligne certifiГ©es
Blue Pharma viagra generique efficace viagra 100 mg prix abordable France
pharmacie en ligne: pharmacie en ligne france Рvente de m̩dicament en ligne
pharmacies en ligne certifiГ©es pharmacie en ligne pharmacie en ligne fiable
cialis générique pas cher: cialis sans ordonnance – cialis sans ordonnance
Blue Pharma sildenafil citrate 100 mg Viagra homme prix en pharmacie
pharmacie en ligne pas cher: pharmacie digitale française fiable – pharmacie en ligne france livraison internationale
buy antibiotics for tooth infection cheap antibiotics
VitalCore Pharmacy: erectile dysfunction medications online – VitalCore
VitalCore ed prescriptions online VitalCore
TrueMeds: canadapharmacyonline – TrueMeds Pharmacy
VitalCore: ed pills – ed pills
VitalCore VitalCore Pharmacy cheap erectile dysfunction pills
ClearMeds Pharmacy: buy antibiotics – buy antibiotics online
https://clearmedspharm.com/#
VitalCore Pharmacy VitalCore Pharmacy VitalCore
TrueMeds Pharmacy: TrueMeds Pharmacy – best rated canadian pharmacy
VitalCore VitalCore Pharmacy п»їed pills online
ClearMeds Pharmacy: ClearMeds – buy antibiotics online safely
buy antibiotics online for uti: buy antibiotics –
bonaslot situs bonus terbesar Indonesia: bonaslot link resmi mudah diakses – bonaslot link resmi mudah diakses
promosi dan bonus harian preman69 preman69 slot slot gacor hari ini preman69
giocare da mobile a Starburst: Starburst slot online Italia – jackpot e vincite su Starburst Italia
daftar garuda888 mudah dan cepat: garuda888 live casino Indonesia – garuda888 game slot RTP tinggi
link alternatif garuda888 terbaru garuda888 slot online terpercaya 1win888indonesia
https://1win888indonesia.shop/# garuda888 game slot RTP tinggi
Book of Ra Deluxe soldi veri: recensioni Book of Ra Deluxe slot – Book of Ra Deluxe soldi veri
starburst: Starburst giri gratis senza deposito – bonus di benvenuto per Starburst
migliori casino online con Starburst migliori casino online con Starburst starburst
Starburst giri gratis senza deposito: giocare a Starburst gratis senza registrazione – bonus di benvenuto per Starburst
situs judi online resmi Indonesia: link alternatif garuda888 terbaru – daftar garuda888 mudah dan cepat
Starburst giri gratis senza deposito migliori casino online con Starburst casino online sicuri con Starburst
https://1wbook.shop/# book of ra deluxe
1wbona: bonaslot situs bonus terbesar Indonesia – bonaslot login
slot gacor hari ini preman69: preman69 login tanpa ribet – preman69 slot
bonaslot jackpot harian jutaan rupiah bonaslot jackpot harian jutaan rupiah bonaslot jackpot harian jutaan rupiah
situs judi online resmi Indonesia: permainan slot gacor hari ini – garuda888 live casino Indonesia
jackpot e vincite su Starburst Italia: starburst – jackpot e vincite su Starburst Italia
garuda888 garuda888 live casino Indonesia situs judi online resmi Indonesia
1win69: preman69 – preman69 login
Book of Ra Deluxe slot online Italia recensioni Book of Ra Deluxe slot Book of Ra Deluxe slot online Italia
MapleMeds Direct: MapleMeds Direct – MapleMeds Direct
reputable indian online pharmacy indian pharmacy online indian pharmacy paypal
online pharmacy worldwide shipping: MapleMeds Direct – overnight pharmacy 4u cialis
https://maplemedsdirect.com/# generic viagra xlpharmacy
best prices on finasteride in mexico BorderMeds Express sildenafil mexico online
MapleMeds Direct: MapleMeds Direct – MapleMeds Direct
vipps certified pharmacy viagra: MapleMeds Direct – MapleMeds Direct
MapleMeds Direct plavix pharmacy card ambien indian pharmacy
mexico pharmacies prescription drugs: mexican online pharmacies prescription drugs – BorderMeds Express
https://bordermedsexpress.com/# mexican drugstore online
BorderMeds Express low cost mexico pharmacy online BorderMeds Express
BorderMeds Express buy cialis from mexico get viagra without prescription from mexico
MapleMeds Direct: MapleMeds Direct – MapleMeds Direct
MapleMeds Direct: aciclovir tablets pharmacy – female viagra pharmacy
MapleMeds Direct watch tour de pharmacy online free MapleMeds Direct
BharatMeds Direct: reputable indian online pharmacy – best online pharmacy india
rybelsus from mexican pharmacy: order azithromycin mexico – tadalafil mexico pharmacy
BharatMeds Direct online pharmacy india pharmacy website india
BorderMeds Express: BorderMeds Express – mexican rx online
BharatMeds Direct buy prescription drugs from india BharatMeds Direct
MapleMeds Direct: MapleMeds Direct – prozac mexican pharmacy
п»їFarmacia online migliore accesso rapido a cialis generico online Farmacia online miglior prezzo
siti sicuri per comprare viagra online: sildenafil senza ricetta – viagra naturale
viagra originale recensioni pillole per la disfunzione erettile in Italia viagra naturale in farmacia senza ricetta
comprare farmaci online all’estero: farmacia online Italia – comprare farmaci online con ricetta
http://forzaintima.com/# kamagra online Italia
top farmacia online acquistare cialis generico online farmacia online piГ№ conveniente
farmacie online autorizzate elenco: consegna rapida in tutta Italia – farmacie online sicure
acquisto farmaci con ricetta farmaci senza ricetta online top farmacia online
farmacia online più conveniente: acquistare cialis generico online – Farmacie online sicure
cerco viagra a buon prezzo Potenza Facile alternativa al viagra senza ricetta in farmacia
migliori farmacie online 2024: farmacia italiana affidabile online – farmacia online senza ricetta
gel per erezione in farmacia PotenzaFacile miglior sito dove acquistare viagra
FertiCare Online: FertiCare Online – FertiCare Online
FertiCare Online: FertiCare Online – FertiCare Online
https://trustedmedsdirect.shop/# TrustedMeds Direct
lasix medication lasix generic name lasix furosemide
cost generic clomid without dr prescription: can you buy generic clomid without prescription – how can i get generic clomid price
ivermectin pour on tractor supply: IverGrove – IverGrove
lasix generic CardioMeds Express lasix 40mg
how much is amoxicillin: generic amoxicillin over the counter – TrustedMeds Direct
CardioMeds Express: CardioMeds Express – CardioMeds Express
ivermectin lung cancer: IverGrove – IverGrove
CardioMeds Express: CardioMeds Express – CardioMeds Express
TrustedMeds Direct: TrustedMeds Direct – TrustedMeds Direct
amoxicillin medicine: amoxicillin pills 500 mg – buy amoxicillin canada
SteroidCare Pharmacy: SteroidCare Pharmacy – SteroidCare Pharmacy
TrustedMeds Direct: TrustedMeds Direct – TrustedMeds Direct
FertiCare Online: FertiCare Online – buying generic clomid without a prescription
lasix 20 mg lasix CardioMeds Express
how to get cheap clomid: FertiCare Online – where to get clomid without rx
SildenaPeak SildenaPeak SildenaPeak
tadalafil cialis: can you drink wine or liquor if you took in tadalafil – Tadalify
cialis definition cialis 40 mg walmart cialis price
Non-prescription ED tablets discreetly shipped: ED treatment without doctor visits – Affordable sildenafil citrate tablets for men
Kamagra reviews from US customers: KamaMeds – Kamagra oral jelly USA availability
Tadalify cialis efectos secundarios Tadalify
KamaMeds: ED treatment without doctor visits – Sildenafil oral jelly fast absorption effect
cialis dosage side effects: Tadalify – cialis 20 milligram
Affordable sildenafil citrate tablets for men: Sildenafil oral jelly fast absorption effect – Kamagra reviews from US customers
order viagra online canada mastercard: SildenaPeak – SildenaPeak
Sildenafil oral jelly fast absorption effect KamaMeds Affordable sildenafil citrate tablets for men
SildenaPeak: viagra soft pills – SildenaPeak
viagra over the counter price SildenaPeak SildenaPeak
SildenaPeak: SildenaPeak – SildenaPeak
Men’s sexual health solutions online: ED treatment without doctor visits – Kamagra reviews from US customers
generic viagra 50mg viagra script online viagra south africa price
Fast-acting ED solution with discreet packaging: Sildenafil oral jelly fast absorption effect – Non-prescription ED tablets discreetly shipped
sildenafil online buy india: SildenaPeak – generic viagra 100mg uk
Tadalify Tadalify cialis precio
buy female viagra from united states: SildenaPeak – SildenaPeak
Tadalify: Tadalify – oryginal cialis
cialis prices: cialis overnight shipping – is tadalafil available at cvs
Fast-acting ED solution with discreet packaging Kamagra reviews from US customers Non-prescription ED tablets discreetly shipped
SildenaPeak: generic viagra from us – buy cheap viagra online australia
purchase cialis cialis sample pack cialis sublingual
Tadalify: Tadalify – tadalafil vs sildenafil
SildenaPeak: sildenafil 100mg online uk – SildenaPeak
http://kamameds.com/# Compare Kamagra with branded alternatives
Tadalify Tadalify Tadalify
Kamagra oral jelly USA availability: ED treatment without doctor visits – Online sources for Kamagra in the United States
Tadalify: Tadalify – when is generic cialis available
buy real viagra online no prescription: SildenaPeak – SildenaPeak
SildenaPeak viagra soft tabs 100mg pills SildenaPeak
female viagra australia for sale: SildenaPeak – SildenaPeak
genuine viagra best price: female viagra in india online – SildenaPeak
Tadalify when should you take cialis does cialis make you harder
SildenaPeak SildenaPeak sildenafil online without prescription
cialis 5mg price walmart: Tadalify – order cialis online
Tadalify: Tadalify – Tadalify
Affordable sildenafil citrate tablets for men Affordable sildenafil citrate tablets for men Compare Kamagra with branded alternatives
viagra online us pharmacy: MediDirect USA – MediDirect USA
https://indianmedsone.com/# Online medicine home delivery
MediDirect USA MediDirect USA MediDirect USA
reputable indian pharmacies: Indian Meds One – pharmacy website india
Indian Meds One: online pharmacy india – Indian Meds One
Mexican Pharmacy Hub: mexican pharmacy for americans – best mexican pharmacy online
indianpharmacy com: Indian Meds One – Indian Meds One
https://medidirectusa.com/# MediDirect USA
Indian Meds One: indian pharmacy paypal – Indian Meds One
Indian Meds One pharmacy website india Indian Meds One
indian pharmacies safe: india online pharmacy – world pharmacy india
Mexican Pharmacy Hub: mexican pharmaceuticals online – pharmacies in mexico that ship to usa
Indian Meds One Indian Meds One pharmacy website india
http://indianmedsone.com/# best online pharmacy india
order kamagra from mexican pharmacy: rybelsus from mexican pharmacy – Mexican Pharmacy Hub
MediDirect USA: boots pharmacy omeprazole – Seroflo
buy meds from mexican pharmacy Mexican Pharmacy Hub online mexico pharmacy USA
purple pharmacy mexico price list: mexican rx online – medicine in mexico pharmacies
mail order pharmacy india: Indian Meds One – best india pharmacy
MediDirect USA: MediDirect USA – MediDirect USA
get viagra without prescription from mexico finasteride mexico pharmacy trusted mexican pharmacy
Levitra: online pharmacy percocet – online pharmacy fincar
world pharmacy india: reputable indian pharmacies – mail order pharmacy india
mexican pharmacy for americans: buy neurontin in mexico – viagra pills from mexico
MediDirect USA MediDirect USA america rx pharmacy
Indian Meds One: indian pharmacies safe – best online pharmacy india
Indian Meds One: п»їlegitimate online pharmacies india – Indian Meds One
Live casino Indonesia Situs judi resmi berlisensi Slot gacor Beta138
Swerte99 casino walang deposit bonus para sa Pinoy: Swerte99 app – Swerte99 slots
Pinco il? real pul qazan: Qeydiyyat bonusu Pinco casino – Slot oyunlari Pinco-da
Situs judi online terpercaya Indonesia Situs judi online terpercaya Indonesia Live casino Mandiribet
Swerte99 slots: Swerte99 online gaming Pilipinas – Swerte99 bonus
Link alternatif Beta138: Link alternatif Beta138 – Bandar bola resmi
Situs judi online terpercaya Indonesia Bonus new member 100% Mandiribet Mandiribet
Promo slot gacor hari ini: Withdraw cepat Beta138 – Bonus new member 100% Beta138
https://swertewin.life/# Swerte99 app
Swerte99 slots: Swerte99 casino – Swerte99 app
Bonus new member 100% Mandiribet Situs judi online terpercaya Indonesia Live casino Mandiribet
Tro choi n? hu GK88: Link vao GK88 m?i nh?t – Khuy?n mai GK88
Online betting Philippines: Online betting Philippines – Online gambling platform Jollibet
Live casino Indonesia Live casino Indonesia Withdraw cepat Beta138
https://mandiwinindo.site/# Judi online deposit pulsa
GK88: GK88 – Dang ky GK88
Slot gacor Beta138: Login Beta138 – Withdraw cepat Beta138
Nha cai uy tin Vi?t Nam Ca cu?c tr?c tuy?n GK88 Dang ky GK88
Yuks?k RTP slotlar: Kazino bonuslar? 2025 Az?rbaycan – Pinco il? real pul qazan
Promo slot gacor hari ini: Beta138 – Beta138
Abutogel login Abutogel login Bandar togel resmi Indonesia
https://jilwin.pro/# Jiliko bonus
Jiliko bonus Jiliko app Jiliko casino
Jiliko casino walang deposit bonus para sa Pinoy: Jiliko casino walang deposit bonus para sa Pinoy – Jiliko casino walang deposit bonus para sa Pinoy
Ca cu?c tr?c tuy?n GK88 Tro choi n? hu GK88 Casino online GK88
Live casino Indonesia: Login Beta138 – Link alternatif Beta138
Pinco casino mobil t?tbiq Yuks?k RTP slotlar Kazino bonuslar? 2025 Az?rbaycan
Swerte99 bonus: Swerte99 – Swerte99 app
ivermectin 1.87 dosage for cats: ivermectin injectable for dogs – milbemycin oxime vs ivermectin
IverCare Pharmacy: IverCare Pharmacy – stromectol pill for humans